Stopa
Stopa zbudowana jest z 26 kości oraz 33 stawów. Anatomicznie podzielona jest na trzy części: śródstopie, które pełni funkcję amortyzującą wstrząsy, stęp, który przenosi ciężar ciała oraz palce stopy, pełniące funkcję stabilizacji. Dzięki takie budowie stopa wykazuje dużą ruchomość. Dodatkowo stopa jest podporą całego ciała oraz stabilizuje je podczas chodzenia.

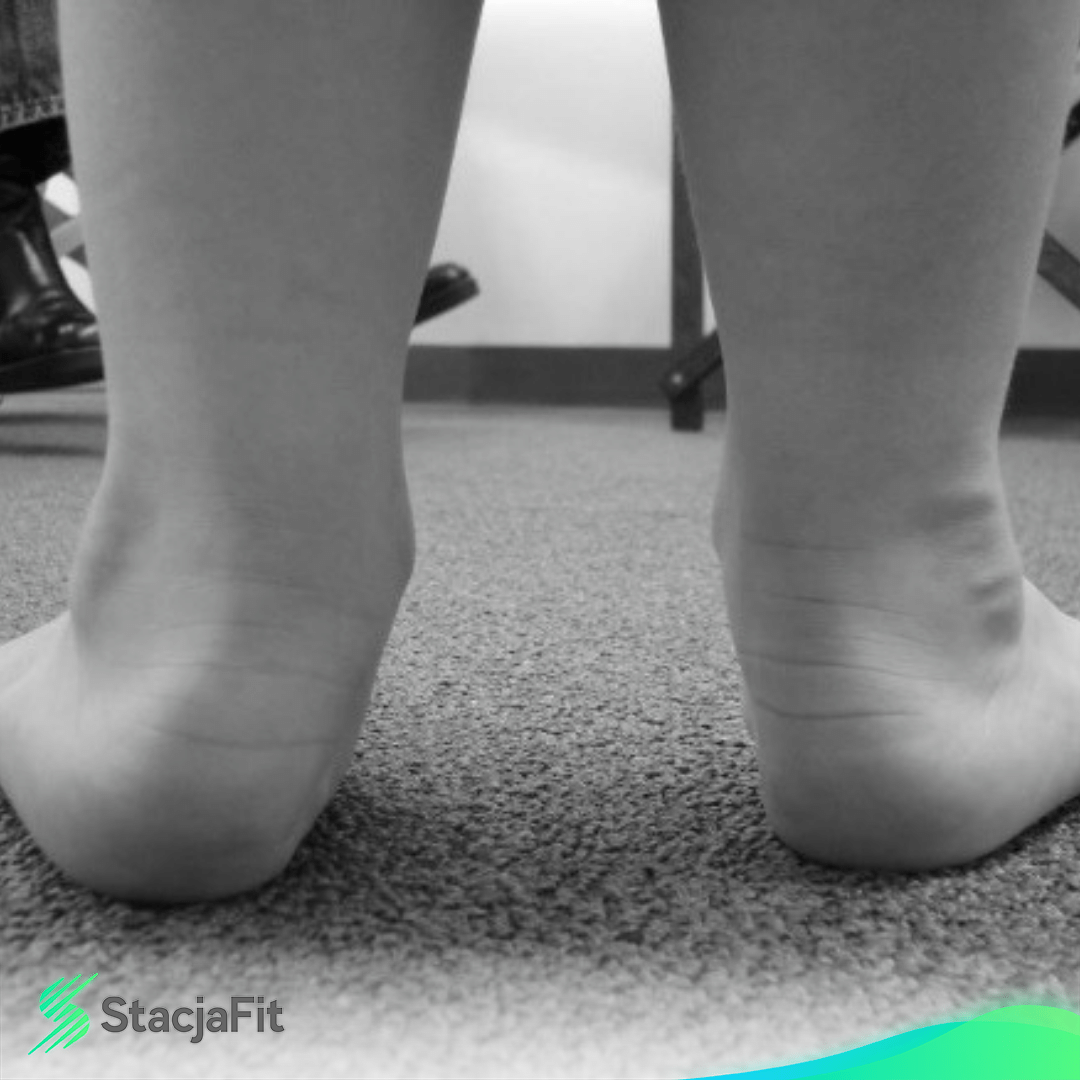
Stopa koślawa
Czym jest stopa koślawa?
Możemy o niej mówić, gdy dochodzi do koślawości pięty. Wizualnie dolna część pięty ustawia się do zewnątrz, a górna pochyla się do środka. Często występuje wraz ze skrzywieniem w obrębie stawów kolanowych.
Przy stopie koślawej dochodzi także często do obniżenia łuku przyśrodkowego stopy. W takim przypadku mamy do czynienia z wadą mieszaną, czyli stopą płasko-koślawą.
Jakie są przyczyny wystąpienia stopy koślawej?
Czynników jest zwykle wiele, natomiast to głównych zaliczyć można osłabienie więzadeł i mięśni stopy, przeciążenia w obrębie stóp wraz z otyłością, nieodpowiednio dobrane obuwie, a także wady wrodzone stóp.
Każda wada stóp powoduje zaburzenie biomechaniki w trakcie przemieszczania się. Może prowadzić także do wad postawy w obrębie stawów powyżej (np. kolan), a nieleczona może prowadzić do stanów zapalnych i bólu w obrębie stopy.
Co więc zrobić ze stopą koślawą?
Tutaj najważniejsze jest jak najwcześniejsze wdrożenie ćwiczeń – jako podstawę. Do tego niekiedy niezbędne są wkładki (indywidualnie dobrane do stopy), oraz terapia wspomagająca – np. kinesiotaping czy terapia manualna.

Płaskostopie
Prawidłowa stopa powinna opierać się na głowie kości I, V oraz na pięcie. Dzięki takiemu ułożeniu tworzą się łuki, które gwarantują dobre podparcie a także stabilizację. Jeżeli podczas chodzenia łuki na stopie nadmiernie się spłaszają dochodzi do płaskostopia poprzecznego lub podłużnego w zależności od lokalizacji.
Płaskostopie poprzeczne może być nabyte np przez nieprawidłowe obuwie lub wrodzone przez nadmierną wiotkość więzadeł i torebek stawowych. Przez obniżenie łuku stopy na kościach II i III tworzą się zgrubienia. Do czynników sprzyjających płaskostopiu należy nadwaga, choroby takiej jak np. RZS a także paluch koślawy.
Płaskostopie podłużne najczęściej wiąże się z koślawością pięty, stopa ucieka do wewnątrz. Tak samo jak płaskostopie poprzeczne, podłużne jest najczęściej wynikiem obniżonego napięcia mięśniowego. Płaskostopie podłużne znacząco wpływa na biomechanikę całej kończyny dolnej często wpływając na koślawość i ból kolan.
Najskuteczniejszą terapią stopy płaskiej są ćwiczenia oraz odpowiednio dobrane wkładki. Oprócz tego, niezwykle ważne jest włączenie terapii manualnej ukierunkowanej na wady postawy występujące w całym ciele.
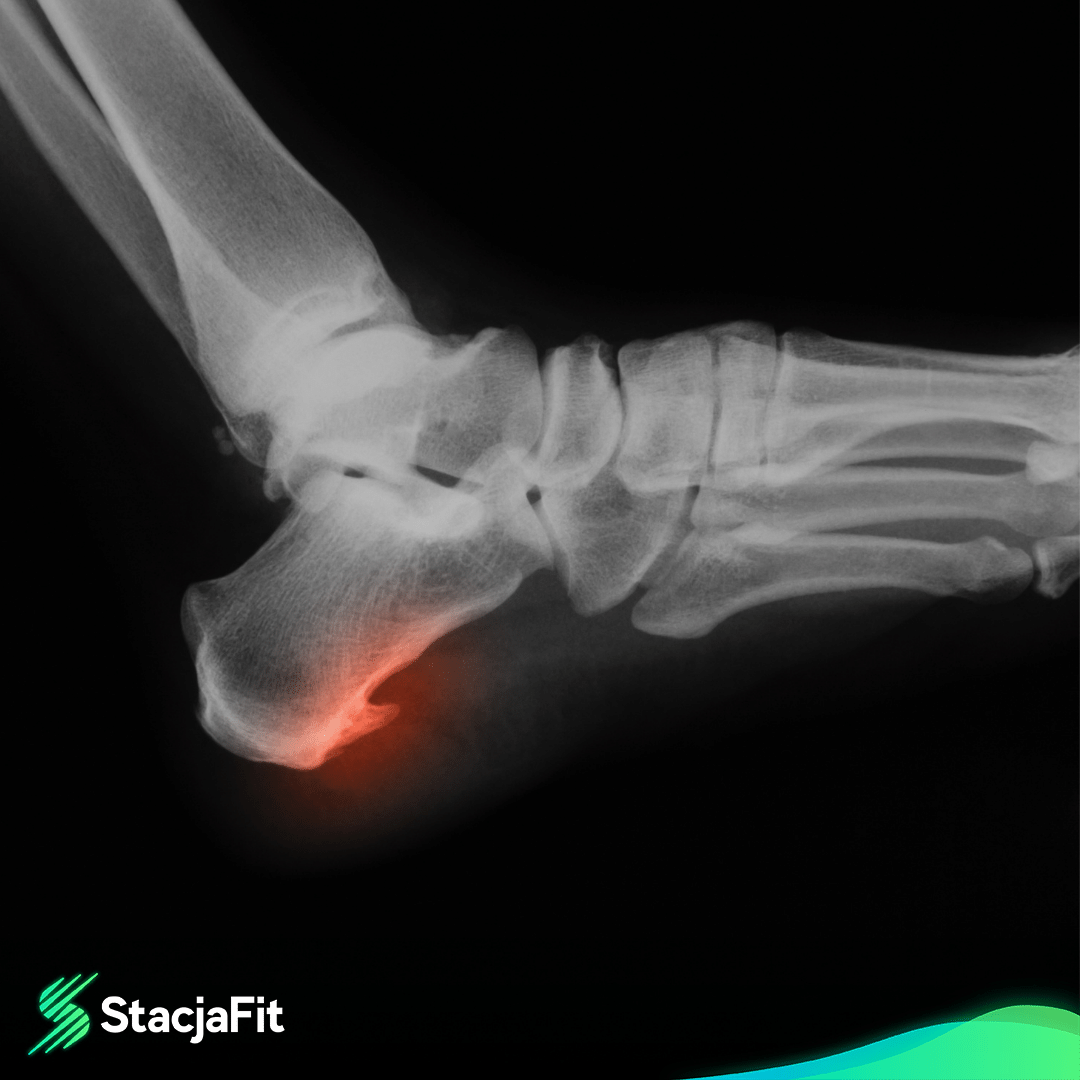
Ostroga piętowa
Ostroga piętowa, w zależności od lokalizacji, nazywa jest górną lub dolną (z tyłu lub pod piętą).
Jej głównym objawem jest ból z tyłu stopy, nasilający się w trakcie chodzenia – sam ten objaw nie świadczy o występowaniu ostrogi piętowej i może być symptomem zapalenia rozcięgna podeszwowego lub zapalenia ścięgna Achillesa – stąd niezwykle ważna jest diagnostyka, np. wykonanie USG.
Do głównych objawów ostrogi piętowej należy ból – kłujący, z tyłu stopy na wysokości pięty. Wraz z narastaniem ostrogi dolegliwości te mogą być odczuwalne w większej części stopy. Z czasem może występować zaczerwienienie lub delikatny obrzęk, a także odczucie sztywności, szczególnie rano.
Jakie są przyczyny powstania ostrogi piętowej?
– nieodpowiednie obuwie – niedobrane do stopy, z brakiem amortyzacji
– przewlekłe zapalenie w obrębie stopy, np. rozcięgna podeszwowego
– nieprawidłowa biomechanika chodu (obciążanie tylko części stopy)
– powtarzające się przeciążenia, takie jak bieganie w niedobranym obuwiu, długotrwałe chodzenie na szpilkach
Jak powinno wyglądać odpowiednie leczenie ostrogi piętowej?
Niezwykle ważne jest skupienie się zarówno na symptomach, jak i przyczynie jej powstania.
Skutecznym rozwiązaniem jest fala uderzeniowa w połączeniu z laserem wysokoenergetycznym, dzięki czemu jesteśmy w stanie rozbić niewielkie zwapnienia w obrębie objętym ostrogą piętową. Konieczne jest także włączenie ćwiczeń stopy, łydki; znalezienie i wyeliminowanie słabych punktów funkcjonalnych (np. złe obciążanie stopy, obciążanie tylko jednej strony stopy), co wspomagane jest terapią manualną. Wdrożenie pełnego programu terapii jest niezbędne do uzyskania długotrwałych efektów.

Hallux
Paluch koślawy, potocznie zwany haluksem/halluxem, jest zniekształceniem w obrębie stawu śródstopno-paliczkowego I palca stopy. I kość śródstopia wykrzywia się wówczas na zewnątrz, a I palec do środka, niekiedy zachodząc nawet na pozostałe palce. Tworzy się w ten sposób obszar wystający poza fizjologiczny obszar stopy.
Jakie są przyczyny haluksów?
Pewne jest, że jest nią noszenie nieprawidłowo dobranego obuwia – zbyt ciasnego, wąskiego, takiego jak szpilki ze zwężanym czubkiem. Ale nie tylko – większość butów ma zbyt wąską część obejmującą palce stopy, co przekłada się na zaburzenie biomechaniki ich ruchu i powoduje ich ściskanie. Anatomicznie nasza stopa jest stworzona do chodzenia na boso – a więc powinna mieć maksymalnie dużo miejsca na ruch, podczas gdy nasze obuwie przeważnie zaburza jej funkcję.
Dodatkowo do przyczyn zaliczają się czynniki genetyczne (takie jak skłonność do osłabienia aparatu więzadłowego stopy) oraz środowiskowe – długotrwałe stanie lub nieergonomiczna pozycja pracy.
Początkowo haluksy nie dają żadnych objawów poza funkcją kosmetyczną – wizualnie można rozróżnić stopę z paluchem koślawym od fizjologicznego ustawienia I palca. Wraz z narastaniem zniekształcenia pojawiają się problemy z dobraniem obuwia, a stanie lub chodzenie wiąże się z występowaniem bólu – początkowo tylko po przejściu długiego dystansu lub w za ciasnym obuwiu, następnie ból może utrzymywać się niemal cały czas.
Mam haluksa, co mogę zrobić?
Możliwości leczenia zależą od fazy zaawansowania halluxów. W początkowym okresie dużą skuteczność ma fizjoterapia – czyli terapia manualna, kinesiotaping w połączeniu z dobranymi ćwiczeniami. Jeśli zniekształcenie jest duże i powoduje dyskomfort/ból podczas chodu, niekiedy konieczny jest zabieg operacyjny. Należy jednak pamiętać, że po zabiegu konieczne jest wdrożenie rehabilitacji w celu odbudowania prawidłowej biomechaniki chodu (głównie stopy) oraz przywrócenia prawidłowego balansu mięśniowego. Brak spełnienia tych warunków może spowodować nawrót haluksów w niedalekiej przyszłości.
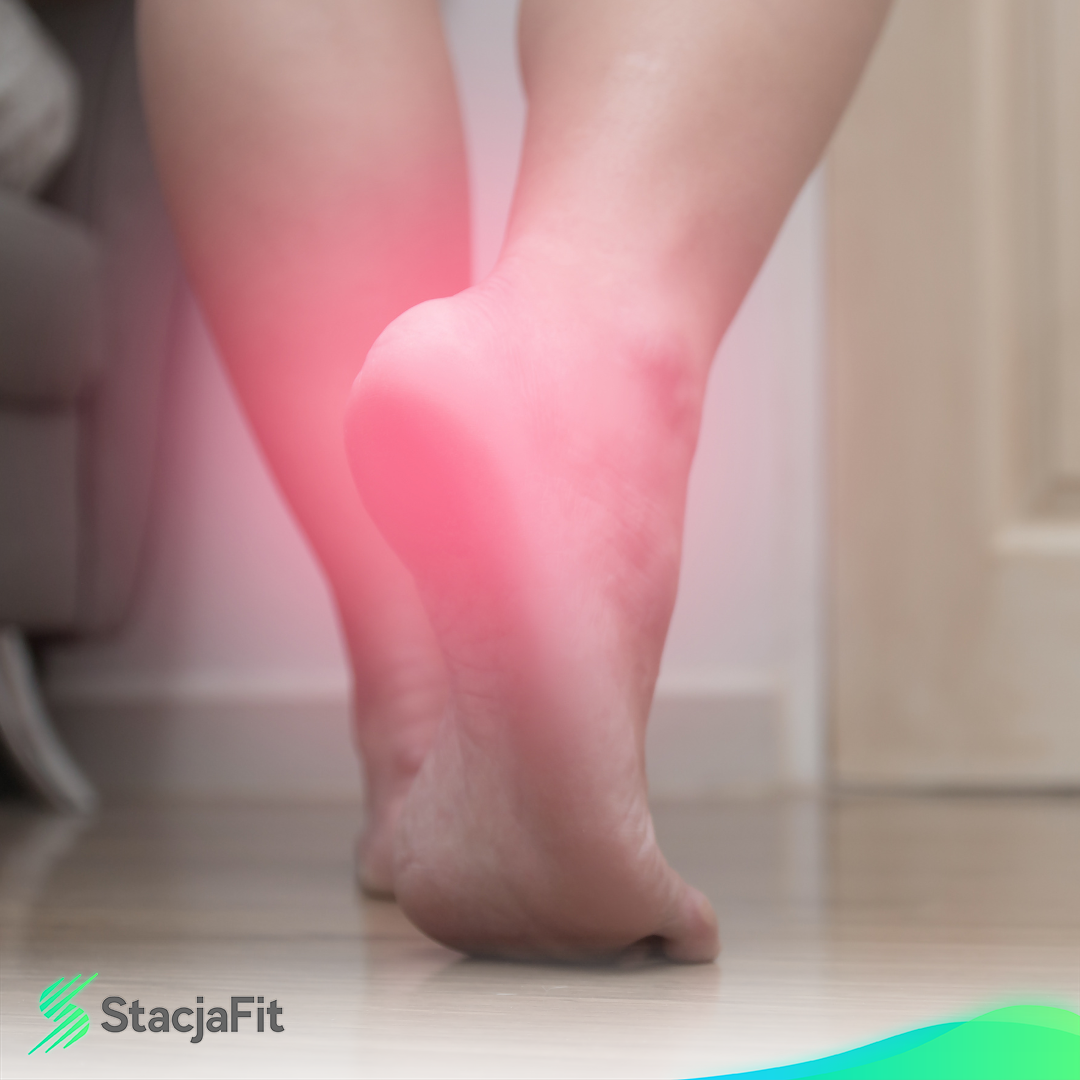
Zapalenie rozcięgna podeszwowego
Rozcięgno podeszwowe przypomina mocną taśmę, znajdująca się na dolnej części stopy między guzem piętowym a palcami stopy. Główną funkcją jest utrzymanie łuku stopy. Zapalenie rozcięgna podeszwowego rozwija się na skutek powstania stanu zapalnego, którego przyczyną mogą być przeciążenia (praca stojąca), masa ciała, mało elastyczne obuwie, przewlekły wzrost napięcia łydki.
Pierwszym objawem zapalenia rozcięgna podeszwowego jest ból pięty od dołu po stronie przyśrodkowej. Dolegliwości bólowe nasilają się po przyjęciu długotrwałej pozycji siedzącej lub stojącej. Przy palpacji wewnętrznej strony pięty w okolicy guza piętowego pojawia się ból.
Jakie są metody rehabilitacji?
– fala uderzeniowa, laseroterapia
– rozluźnianie mięśniowo-powięziowe
– rolfing
– rolowanie
– kinesiotaping
– ćwiczenia stabilizacji
Zalecenia
– unikanie długotrwałych pozycji stojących lub siedzących
– dobór odpowiedniego obuwia (miękka podeszwa z wysoką amortyzacją)
– trening wzmacniający
– trening stabilizacji
– stretching ścięgna Achillesa

Paluch biegacza
Dotyczy pierwszego stawu śródkostno-paliczkowego i polega na zwiększeniu sztywności tego stawu. Rozwija się na skutek mikrourazów lub zmian zwyrodnieniowych stawu.
Objawem palucha biegacza jest ból u podstawy palucha, który staje bardziej odczuwalny przy obciążaniu stopy. Dodatkowo może wystąpić zaczerwienie, obrzęk, krwiak, ograniczenie ruchomości.
Wyróżnia się I, II i III stopień rozwoju kontuzji. Charakterystyczną cechą jest, że II stopień utrudnia chodzenie, natomiast przy III stopniu obrzęk i stan zapalny jest na tyle rozwinięty, iż chodzenie jest bardzo bolesne.
Jakie są metody rehabilitacji?
– terapia manualna
– fizykoterapia
– taping, który będzie ograniczał zgięcia palucha
Zalecenia:
– odpowiednia rozgrzewka stóp oraz całego ciała przed treningiem
– dobór obuwia o twardej podeszwie
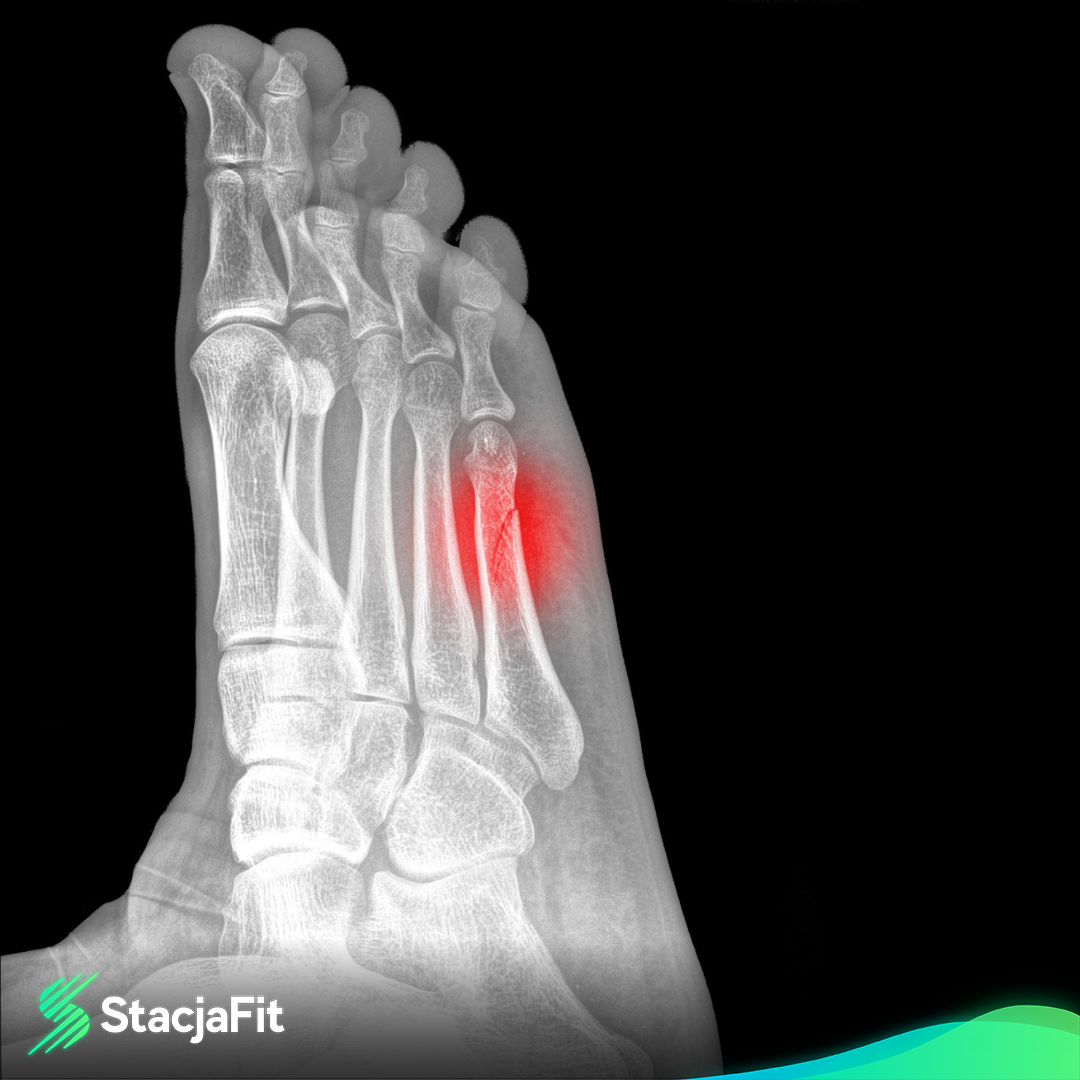
Zmęczeniowe złamanie kości śródstopia
Do zmęczeniowego złamania kości śródstopia dochodzi w wyniku przeciążenia i powtarzania mikrourazów kości śródstopia. Najczęściej dotyka osoby uprawiające sport, np. biegaczy lub spędzające dużo czasu w pozycji stojącej. Do przyczyn osłabienia aparatu mięśniowo-więzadłowego przyczyniają się: przeciążenia wynikające z nieodpowiedniej rozgrzewki, braku regeneracji, nieodpowiedniego obuwia, nadwagi.
Pierwszym objawem są dolegliwości bólowe pojawiające się podczas aktywności fizycznej.

Stopa płasko-koślawa
Przy koślawości stopy pięta ulega skręceniu na zewnątrz i opiera się o podłoże brzegiem przyśrodkowym. Można zaobserwować zdarcie podeszwy po stronie wewnętrznej. Wada ta często jest związana z koślawością kolan.
Rehabilitację podejmuje się najwcześniej z dziećmi w wieku szkolnym. Leczenie obejmuje zastosowanie odpowiednich wkładek ortopedycznych. Obniżenie siły mięśni posturalnych, nie tylko powoduje wady postawy, ale też uruchamia mechanizmy kompensacji, co powoduje pogłębieniem wady. Dlatego odpowiednio dobrane ćwiczenia globalne, jak i również działające na staw skokowy i stopę będą kształtować odpowiednie umiejętności ruchowe.

Stopa wydrążona
Zniekształcenie polega na pogłębieniu wydrążenia stopy w odcinku między guzem piętowym a głowami kości śródstopia i równoczesnym skróceniu tego odcinka. Charakterystycznym objawem jest tzw. wysokie podbicie. Łuk podłużny przyśrodkowy jest nadmiernie wypukły. Przyczyną rozwoju wady są nieprawidłowości nerwowo-mięśniowe np. mózgowe porażenie dziecięce, choroby mięśni, co prowadzi do dysbalansu mięśniowego. Stęp ustawiony jest piętowo i w supinacji, szczególnie pierwsza kość śródstopia znajduje się w nadmiernym zgięciu podeszwowym. W następstwie niedowładu krótkich zginaczy palców, mięśni międzykostnych i glistowatych palce ustawiają się szponiasto, a rozcięgno podeszwowe ulega przykurczowi.
Rehabilitacja polega na odzyskaniu elastyczności rozcięgna podeszwowego, wzmocnieniu osłabionych grup mięśniowych. Dodatkowo terapeuta może wprowadzić terapię manualną i wspomóc proces terapii przy pomocy kinesiotapingu. Zaopatrzenie ortopedyczne obejmuje zastosowanie odpowiednich wkładek ortopedycznych, ortez stabilizujących staw skokowy oraz odpowiedniego obuwia. Jeśli leczenie nie przynosi rezultatów zaleca się operację.





